|
|||
|
|||
Οι διαταραχές πρόσληψης τροφής: Κλινική ψυχιατρική προσέγγιση
ΒΑΡΣΟΥ Ε.
Περίληψη
Οι Διαταραχές Πρόσληψης Τροφής (ΔΠΤ) είναι συμπεριφορικά σύνδρομα με σημαντική σωματική και ψυχοκοινωνική νοσηρότητα και σημαντική θνητότητα. Προσβάλλουν ιδιαίτερα έφηβες και νεαρές γυναίκες και είναι σπανιότατες στους άρρενες. Τις τελευταίες δεκαετίες οι ΔΠΤ έχουν ελκύσει μεγάλο ενδιαφέρον τόσο στην επιστημονική κοινότητα όσο και στο κοινό. Τα μέσα μαζικής ενημέρωσης δίνουν μεγάλη δημοσιότητα επ΄ ευκαιρία περιπτώσεων σε διασημότητες ή με θανατηφόρο κατάληξη. Ένας ακόμη λόγος είναι η διαφαινόμενη αύξηση στην συχνότητα της εμφάνισής τους, ιδιαίτερα στις δυτικοποιημένες κοινωνίες, με την προβαλλόμενη έμφαση στην λεπτότητα σώματος για τις γυναίκες.
Η ταξινόμηση και τα διαγνωστικά κριτήρια έχουν υποστεί αρκετές αναθεωρήσεις, με παρούσες ακόμη ασυμφωνίες μεταξύ ταξινομικών συστημάτων.
Οι ΔΠΤ σήμερα ταξινομούνται σε 3 κύριες κατηγορίες: Ψυχογενής Ανορεξία (ΨΑ), Ψυχογενής Βουλιμία (ΨΒ) και Άτυπη Διαταραχή Πρόσληψης Τροφής - κατά το Αμερικανικό σύστημα Διαταραχή Πρόσληψης Τροφής Μη Αλλιώς Καθοριζόμενη. Η ΨΑ και η ΨΒ χαρακτηρίζονται από την υπερβολική έμφαση που αποδίδουν οι ασθενείς στο βάρος και το σχήμα του σώματος, θεωρώντας την αυτοαξιολόγησή τους εξαρτημένη από τον έλεγχο που ασκούν σε αυτά. Στην ΨΑ αυτό οδηγεί στην αποφασιστική και σταθερή επιδίωξη συνεχούς απώλειας βάρους, με περιορισμό της προσλαμβανόμενης τροφής και με αποτέλεσμα τον υποσιτισμό, ενώ συχνά συνοδεύεται από υπερβολική γυμναστική ή άλλες ακραίες συμπεριφορές μείωσης του βάρους. Στην ΨΒ οι προσπάθειες περιοριστικής σίτισης διακόπτεται από συχνά επαναλαμβανόμενα επεισόδια υπερφαγίας συνοδευόμενα από αίσθημα απώλειας του ελέγχου, ακολουθούμενα από καθαρτική συμπεριφορά (π.χ. προκαλώντας εμέτους ή άλλες τεχνικές αποτροπής της αύξησης βάρους).
Η αιτιολογία των ΔΠΤ είναι πολύπλοκη και πολυπαραγοντική. Υπάρχει αναμφισβήτητα γενετική προδιάθεση αλλά και ένα μεγάλο φάσμα περιβαλλοντικών παραγόντων κινδύνου θεωρούνται εμπλεκόμενοι στην αιτιοπαθογένεια.
Λέξεις κλειδιά: Διαταραχές πρόσληψης τροφής, ψυχογενής ανορεξία, ψυχογενής βουλιμία.
Εισαγωγή
Η συμπεριφορά πρόσληψης τροφής, δηλαδή ο τρόπος με τον οποίο το άτομο επιλέγει και χειρίζεται το φαγητό του, με συνακόλουθο αποτέλεσμα την ρύθμιση του σωματικού του βάρους, διαμορφώνεται από μεγάλη ποικιλία και πολυπλοκότητα αλληλοδιαπλεκόμενων παραγόντων. Περιλαμβάνονται βιολογικοί (γονιδιακοί, ενδοκρινικοί, βιοχημικοί), ψυχολογικοί (πείνα, κορεσμός, ευχαρίστηση, ειδική όρεξη, μάθηση, γνωσίες) καθώς και περιβαλλοντικοί, κοινωνικοί και πολιτισμικοί, οι οποίοι και μορφοποιούν την έκφραση των παραγόντων της ψυχοβιολογίας σε συγκεκριμένες συμπεριφορές.
Οι διαταραχές πρόσληψης τροφής είναι σύνδρομα που χαρακτηρίζονται κατ' εξοχήν από διαταραγμένες συμπεριφορές σε σχέση με το φαγητό και το σωματικό βάρος και η κατανόησή τους, επομένως και η αποτελεσματική αντιμετώπισή τους, εξαρτάται από την κατανόηση των αιτιοπαθογενετικών μηχανισμών που συμβάλλουν στην εμφάνιση και την διαιώνισή τους.
Όπως έχει συμβεί και με άλλες περιοχές της μελέτης της ανθρώπινης συμπεριφοράς και των διαταραχών της, η άνθηση του επιστημονικού ενδιαφέροντος και η αυξανόμενη με γεωμετρική πρόοδο κλινική και ερευνητική βιβλιογραφία που αναφέρεται στην συμπεριφορά πρόσληψης της τροφής και στις διαταραχές της, είναι προϊόν των τελευταίων 40 περίπου ετών. Ο πρώτος και κλασσικός εκπρόσωπος αυτής της ομάδας διαταραχών, η Anorexia Nervosa ήταν γνωστή ως περιγραφή από τον 17ο αιώνα και ως όρος ήδη από το δεύτερο μισό του 19ου αιώνα από τους Gull και Lasegue1,2, αλλά μεσολάβησε σχεδόν αιώνας μέχρι να αναγνωρισθεί ως ιδιαίτερη ψυχιατρική οντότητα και να προταθούν διαγνωστικά κριτήρια στην δεκαετία του 1970. Μόλις το 1980 στο DSM-III δημιουργήθηκε η κατηγορία των "Διαταραχών πρόσληψης τροφής" και επισημοποιήθηκαν τα κριτήρια για την διάγνωση της Ψυχογενούς Ανορεξίας και της Ψυχογενούς Βουλιμίας3, της οποίας η πρώτη περιγραφή έγινε το 19794. Στις αρχές του '90 παρουσιάστηκαν οι προτάσεις για την αναγνώριση μιας νέας διαγνωστικής κατηγορίας, της Διαταραχής Κρίσεων Επεισοδιακής Υπερφαγίας (Binge Eating Disorder) για την οποία προτάθηκαν για ερευνητικούς λόγους διαγνωστικά κριτήρια στο παράρτημα του DSM-IV το 19945. Με βάση τα δεδομένα που προέκυψαν από τις πρόσφατες μελέτες θα περιλαμβάνεται στην επόμενη έκδοση του DSM που ετοιμάζεται.
Είναι γεγονός ότι στο πρώτο ήμισυ του 20ου αιώνα, η Ψυχογενής Ανορεξία εθεωρείτο σπανιότατη πάθηση, καθώς σπάνια αναγνωριζόταν και ετίθετο τέτοια διάγνωση. Στο τέλος του αιώνα, η συχνότητα της διαταραχής έφθασε να υπολογίζεται στο 0,1%=0,5% του γυναικείου πληθυσμού στις δυτικού τύπου βιομηχανοποιημένες χώρες, ενώ η Ψυχογενής Βουλιμία, δυο μόλις δεκαετίες μετά τον καθορισμό των διαγνωστικών κριτηρίων, εμφανίζει στις αντίστοιχες χώρες πολλαπλάσια συχνότητα υπολογιζόμενη στο 1-2%6. Η Διαταραχή Κρίσεων Επεισοδιακής Υπερφαγίας υπολογίζεται σήμερα ότι συναντάται με συχνότητα 2-3% στον γενικό πληθυσμό, 5-10% στον πληθυσμό των παχύσαρκων και 20-30% σε πληθυσμό με νοσογόνο παχυσαρκία (BMI>40). Ακόμα μεγαλύτερο είναι το ποσοστό των ασθενών που εμφανίζει άτυπες διαταραχές στην πρόσληψη της τροφής, που δεν πληρούν όλα τα κριτήρια για να ενταχθούν σε κάποια από τις εξειδικευμένες διαγνωστικές κατηγορίες6,7. Συνολικά, θα λέγαμε ότι η αρχή του 21ου αιώνα χαρακτηρίζεται από μεγάλη εξάπλωση των διαταραχών πρόσληψης τροφής, παρά το ότι η Ψυχογενής Ανορεξία παραμένει η σπανιότερη από αυτές, ιδιαίτερα ο κλασσικός περιοριστικός τύπος.
Πέρα από τον προφανή λόγο ότι με τον προσδιορισμό και τις αναθεωρήσεις των κριτηρίων η δυνατότητα διάγνωσης βελτιώνεται και γίνεται ακριβέστερη, η μεγάλη αλλαγή στα επιδημιολογικά δεδομένα δεν μπορεί να θεωρηθεί άσχετη με τις πολιτισμικές αλλαγές που έχουν συμβεί από τα τέλη της δεκαετίας του '60 στις δυτικές βιομηχανοποιημένες χώρες. Οι κοινωνικο-οικονομικές αλλαγές έχουν προκαλέσει καθοριστικές μεταβολές στην διατροφή, στον τρόπο ζωής και στην σωματική δραστηριότητα και έχουν ενοχοποιηθεί επιστημονικά για την εξάπλωση της παχυσαρκίας, η οποία τα τελευταία έτη χαρακτηρίζεται ως "η επιδημία της εποχής μας". Παράλληλα, έχουν μεταβληθεί δραστικά, τόσο οι προβαλλόμενες αξίες της ιδανικής σωματικής εμφάνισης, όσο και η ίδια η έμφαση στην εξωτερική εικόνα ως μέσο κοινωνικής προβολής, αναγνώρισης και επιτυχίας. Έτσι, τα top-models προβάλλονται από τα ΜΜΕ σε κάθε ευκαιρία και το επάγγελμα τους θεωρείται από τα πιο αξιοζήλευτα και επιτυχημένα, παρά την ανορεκτική εικόνα τους, η οποία πολύ συχνά αφορά πραγματική πάθηση, καμιά φορά μάλιστα ευθυνόμενη και για τον θάνατό τους. Ο "υγιεινός" τρόπος ζωής και οι δίαιτες αδυνατίσματος επιβάλλονται ως ισχυρή κοινωνική πίεση στον πληθυσμό των ανεπτυγμένων και αναπτυσσόμενων χωρών και διαμορφώνουν πρότυπα για τους εφήβους, οι οποίοι βρίσκονται ακριβώς στην φάση διαμόρφωσης αξιών, επιλογών, πεποιθήσεων και στάσεων, καθώς και της αυτοεκτίμησής τους.
Ταξινόμηση και διάγνωση
Η ταξινόμηση των διαταραχών πρόσληψης τροφής (ΔΠΤ) έχει περάσει από πολλά στάδια, όπως και τα διαγνωστικά κριτήρια που απαιτούνται για την ασφαλή διάγνωσή τους. Σήμερα με βάση τα αναθεωρημένα ταξινομικά συστήματα ισχύουν τα ακόλουθα (πίνακας 1)5,8:

Προκειμένου να τεθεί η διάγνωση της Ψυχογενούς Ανορεξίας, με βάση το DSM-IV, τα κριτήρια που πρέπει να πληρούνται είναι (τροποποιημένα κατά Halmi, 2003)5,9:
Α. Σημαντική απώλεια βάρους και άρνηση διατήρησης του βάρους σε φυσιολογικά όρια (με εκούσιο περιορισμό της τροφής)
Β. Νοσηρός φόβος αύξησης βάρους ή φόβος ότι θα παχύνουν
Γ. Διαταραχές στην αντίληψη του σχήματος και του βάρους σώματος, συμπεριλαμβανομένης άρνησης της απίσχνασης. Υπερβολική σημασία που δίνουν σε αυτό για την αξιολόγηση του εαυτού
Δ. Αμηνόρροια
Υπότυποι
1. Περιοριστικός: Μόνον δίαιτα και σωματική άσκηση
2. Υπερφαγικός/Καθαρτικός: Επί πλέον της δίαιτας, χρήση καθαρτικών συμπεριφορών
Για την διάγνωση της Ψυχογενούς Βουλιμίας κατά DSM-IV, τα απαιτούμενα κριτήρια είναι (τροποποιημένα κατά Halmi, 2003)5,9:
Α. Επαναλαμβανόμενα επεισόδια κρίσεων υπερφαγίας
Β. Για την αποτροπή της αύξησης του σωματικού βάρους, επαναληπτική χρήση αυτοπροκαλούμενων εμέτων ή καθαρτικών, διουρητικών, υποκλυσμών, νηστείας, υπερβολικής σωματικής άσκησης
Γ. Τα επεισόδια πρέπει να συμβαίνουν κατά μέσο όρο, τουλάχιστον 2 φορές/εβδομ., για 3 συνεχόμενους μήνες
Δ. Το βάρος και το σχήμα του σώματος επηρεάζουν καθοριστικά την αυτοαξιολόγηση
Ε. Δεν πρέπει να πληρούνται τα κριτήρια για διάγνωση Ψυχογενούς Ανορεξίας (στην παρούσα φάση της διαταραχής)
Υπότυποι
1. Καθαρτικός: χρήση αυτοπροκαλούμενων εμέτων ή κατάχρηση καθαρτικών, διουρητικών, υποκλυσμών
2. Μη καθαρτικός: νηστεία και υπερβολική σωματική άσκηση μόνον, για την αποτροπή της αύξησης βάρους.
Η τρίτη κατά DSM-IV διαγνωστική κατηγορία, η "Διαταραχή Πρόσληψης τροφής μη αλλιώς καθοριζόμενη" προβλέπει να κατατάσσονται σε αυτήν όλες οι περιπτώσεις των άτυπων κλινικών περιπτώσεων, που δεν πληρούν όλα τα κριτήρια για την ένταξή τους σε μια από τις δυο εξειδικευμένες διαγνώσεις5. Είναι ενδιαφέρον ότι αυτές αποτελούν την πλειονότητα των περιπτώσεων που εξετάζονται και παρακολουθούνται από κλινικούς. Επί πλέον πρόβλημα δημιουργεί η διαπίστωση από μακροχρόνια παρακολούθηση κλινικών περιπτώσεων, ότι ασθενείς με ΔΠΤ τείνουν να αλλάζουν με την πάροδο του χρόνου διαγνωστική κατηγορία στην οποία δικαιολογείται η ένταξή τους με βάση τα αυστηρά καθορισμένα κριτήρια7. Επιπλέον εφόσον είναι γεγονός ότι η ψυχογενής ανορεξία (ΨΑ), η ψυχογενής βουλιμία (ΨΒ) και οι "μη αλλιώς καθοριζόμενη διαταραχή πρόσληψης τροφής" διαθέτουν ένα κοινό κορμό ψυχοπαθολογίας, θεωρείται ότι υπάρχουν κοινοί μηχανισμοί που εμπλέκονται στην διατήρηση της διαταραχής.
Κλινική εικόνα
Ψυχογενής ανορεξία
Παρά το όνομά της η διαταραχή δεν εκδηλώνεται με απώλεια της όρεξης αυτής καθ' αυτήν, αλλά με εκούσιο περιορισμό και επιλογή της προσλαμβανόμενης τροφής. Αφορά κατ΄ εξοχήν το θήλυ φύλο και εμφανίζεται συνηθέστερα κατά την εφηβεία, συνήθως σε κορίτσια έξυπνα, υπάκουα και ιδιαίτερα πειθαρχημένα, που επιτυγχάνουν πολύ καλές επιδόσεις στις σπουδές τους και σε άλλες δραστηριότητες όπως αθλητισμός, χορός, μουσική κλπ. Παρόλα αυτά έχουν κατά κανόνα χαμηλή αυτοεκτίμηση, αγχώνονται εύκολα, διακρίνονται από τελειοθηρία και διάθεση αυτοελέγχου6,7,10.
Ο περιορισμός της τροφής με στόχο την απώλεια βάρους, ξεκινά συνήθως όταν μετά από κάποια αφορμή που προκάλεσε δυσάρεστα συναισθήματα, η έφηβη σε μια ανάγκη τόνωσης της αυτοεκτίμησής της, επικεντρώνεται στην επίτευξη του στόχου να ελέγξει το σχήμα και το βάρος του σώματος17. Η επιλογή των τροφών γίνεται με γνώμονα ποιες τροφές θεωρούνται διαιτητικές, ενώ αποκλείονται η μη διαιτητικές όπως τα λίπη και οι υδατάνθρακες. Οι τροφές χωρίζονται σε "υγιεινές", άρα επιτρεπόμενες και σε "απαγορευμένες" στις οποίες κατατάσσει όσες έχουν υψηλές θερμίδες ή ο τρόπος παρασκευής τους δημιουργεί αβεβαιότητα (π.χ. τηγανητά, μαγειρευμένα με λάδι κλπ). Με την βοήθεια θερμιδομετρητή υπολογίζει να προσλαμβάνει συνεχώς και λιγότερες θερμίδες, ενώ παράλληλα μπορεί να αυξάνει τις καύσεις τους με αύξηση της σωματικής δραστηριότητας6,10. Καθώς παρατείνεται ο υποσιτισμός η προκαλούμενη καθυστέρηση στην γαστρική κένωση προκαλεί δυσπεψία και αίσθημα "φουσκώματος" με αποτέλεσμα περαιτέρω περιορισμό των γευμάτων και επίταση-διαιώνιση της διαταραχής στην πρόσληψη τροφής. Τα μικρά και φτωχά γεύματα γίνονται όλο και περισσότερο αραιά, ενώ στα μεσοδιαστήματα καταναλώνονται ροφήματα χωρίς θερμίδες (π.χ. άφθονο νερό ή τσάι) και τσίχλες χωρίς ζάχαρη.
Όταν η απώλεια βάρους γίνει εμφανής και οι γονείς ή άλλοι συγγενείς αρχίσουν την πίεση για πλουσιότερη διατροφή και τα σχόλια για την αδυναμία, διαπιστώνεται η άρνηση στην αναγνώριση της απίσχνασης και των αρνητικών συνεπειών του υποσιτισμού στην υγεία. Το αποτέλεσμα είναι συχνότατα ξεσπάσματα θυμού από την ασθενή και συγκρούσεις που ξαφνιάζουν την οικογένεια, καθώς "δεν συνήθιζε η κόρη τους να δημιουργεί προβλήματα"6,10.
Η ανορεκτική ασθενής προτιμά να προετοιμάζει μόνη της το φαγητό ώστε να είναι βέβαιη για τον "διαιτητικό" τρόπο παρασκευής του, καθώς και να τρώει απομονωμένη ώστε να αποφεύγει σχόλια ή πιέσεις. Σταδιακά αποσύρεται και απομονώνεται από την υπόλοιπη οικογένεια, περιορίζει γενικότερα τις κοινωνικές της επαφές και τις εξόδους, ενώ πολλές από τις καθημερινές ασχολίες της καθίσταται τελετουργικές και συχνά μπορεί να αναπτύξει ψυχαναγκασμούς καθαριότητας και τάξης. Αυτό το τελευταίο συμβαίνει κυρίως στην περιοριστικού τύπου διαταραχή6,10.
Στον καθαρτικό/υπερφαγικό τύπο, ο περιορισμός της πρόσληψης τροφής διακόπτεται περιστασιακά από επεισόδια με κατανάλωση "απαγορευμένων" τροφών τα οποία η ασθενής θεωρεί υπερφαγίες -ή μπορεί αντικειμενικά και να είναι- και απόρροια της απώλειας ελέγχου. Ακολουθεί προκλητός έμετος ή άλλη καθαρτική συμπεριφορά ή συχνότερα συνδυασμός τους. Το σχήμα διατροφής χαρακτηρίζεται από εναλλαγές αυστηρής νηστείας ή και αφαγίας με υπερφαγικά επεισόδια.
Ψυχογενής βουλιμία
Το κύριο χαρακτηριστικό που διακρίνει την ΨΒ από την ΨΑ είναι ότι η προσπάθεια περιορισμού και ελέγχου της προσλαμβανόμενης τροφής διακόπτεται από επαναλαμβανόμενα επεισόδια υπερφαγίας. Τα επεισόδια χαρακτηρίζονται από το εξαιρετικά δυσάρεστο αίσθημα απώλειας του ελέγχου και η τροφή που καταναλώνεται κατά την διάρκειά του είναι ασυνήθιστα μεγάλη, αν και τυπικά κυμαίνεται από 1000 έως 3000 θερμίδες6,7. Στον καθαρτικό τύπο, το επεισόδιο υπερφαγίας ακολουθείται αντιρροπιστικά από αυτοπροκαλούμενο έμετο ή και άλλες καθαρτικές συμπεριφορές. Στον μη καθαρτικό τύπο, που αντιπροσωπεύει μικρό ποσοστό των ασθενών με Ψυχογενή Βουλιμία, τα επεισόδια ακολουθούνται από αυστηρή νηστεία και εξαντλητική σωματική άσκηση5.
Ο συνδυασμός περιορισμού της τροφής με τα επεισόδια υπερφαγίας και κάθαρσης, έχουν ως αποτέλεσμα το σωματικό βάρος να μην είναι ιδιαίτερα χαμηλό, αν και υπάρχει διαταραχή της θρέψης εφόσον παρεμποδίζεται η απορρόφηση των τροφών. Το αίσθημα απώλειας ελέγχου στο φαγητό προκαλεί ιδιαίτερη δυσφορία και ντροπή και αυτό οδηγεί πιο εύκολα τις ασθενείς να ζητήσουν βοήθεια, σε αντίθεση με ότι συμβαίνει στην ΨΑ, αν και τυπικά υπάρχει μεγάλη χρονική καθυστέρηση μέχρι αυτό να συμβεί7. Συχνά στην κλινική εικόνα υπάρχουν συμπτώματα καταθλιπτικά ή αγχώδους διαταραχής, ή άλλων διαταραχών των παρορμήσεων, με αυτοκαταστροφικού τύπου συμπεριφορές και σπανιότερα κατάχρησης ουσιών.
Επιδημιολογία
Τα παλαιότερα επιδημιολογικά δεδομένα που έδειχναν αύξηση στην επίπτωση της ΨΑ μεταξύ των δεκαετιών του μέσου του 20ου αιώνα και των δεκαετιών 1970 και 1980, στηρίζονταν σε μεθοδολογίες πριν τον καθορισμό των διαγνωστικών κριτηρίων και την διευκρίνιση των διαγνωστικών κατηγοριών. Η περιοριστικού τύπου ΨΑ φαίνεται να παραμένει σπάνια, ενώ φαίνεται να έχει αυξηθεί σημαντικά ο υπερφαγικός/καθαρτικός τύπος και η ΨΒ, καθώς και οι περιπτώσεις οι μη τυπικές11.
Τα ποσοστά που αναφέρονται στις μεταγενέστερες μελέτες ποικίλουν ανάλογα με τον μελετούμενο πληθυσμό και την μεθοδολογία και κυμαίνονται μεταξύ 15 και 60 νέων περιπτώσεων ανά 100.000 κατοίκους γενικού πληθυσμού ανά έτος (επίπτωση), για την δεκαετία του 1980. Αν οι υπολογισμοί περιοριστούν στον γυναικείο πληθυσμό και μάλιστα στο ηλικιακό φάσμα 15-19 ετών η επικράτηση αυξάνεται φτάνοντας το 0,5%. Σημειωτέον ότι σε αυτή την ηλικία εμφανίζεται το 40% των νέων περιπτώσεων -όπως έχει υπολογιστεί- και ότι η σχέση μεταξύ των φύλων είναι υπέρ των γυναικών που αντιπροσωπεύει το 90-95% των περιπτώσεων6,10,11. Όσον αφορά την ΨΒ η ετήσια επίπτωση έχει υπολογιστεί σε 11,5 και 13,5 ανά 100.000 γενικού πληθυσμού ανά έτος στις αρχές της δεκαετίας του 1990, ενώ στον γυναικείο πληθυσμό ηλικίας 16-35 ετών η επικράτηση υπολογίζεται 1-2%. Και στην περίπτωση της Ψ.Β. το 90-95% αφορά γυναίκες, με ηλικία έναρξης το τέλος της εφηβείας και τα πρώτα έτη της ενηλικίωσης11.
Πορεία, εξέλιξη, θνητότητα
Η ΨΑ τυπικά εμφανίζεται στην εφηβική ηλικία, αρχίζοντας ως περιορισμός της προσλαμβανόμενης τροφής που βαθμιαία τίθεται εκτός ελέγχου. Σε ορισμένες περιπτώσεις η διαταραχή διαρκεί λίγο χρονικό διάστημα (μήνες έως 1 έτος) και υποχωρεί αυτόματα ή με ήπια και βραχεία παρέμβαση7. Στην πλειονότητα των περιπτώσεων η διαταραχή εδραιώνεται και παρατείνεται για χρόνια, απαιτώντας εντατική θεραπεία με άλλοτε άλλα αποτελέσματα. Υπολογίζεται ότι σχεδόν το 50% των περιπτώσεων μετά από επανασίτιση και εντατική θεραπευτική παρέμβαση αναρρώνει, το 33% εμφανίζει μερική ύφεση διατηρώντας την ενασχόληση ως προς το βάρος, το σχήμα του σώματος και το φαγητό, ενώ ποσοστό περίπου 20% μεταπίπτει στην χρονιότητα, επιδεικνύοντας αντίσταση σε κάθε θεραπευτική παρέμβαση6,10. Συχνή εξέλιξη της περιοριστικής μορφής είναι η ανάπτυξη υπερφαγικών/καθαρτικών επεισοδίων και από αυτές το 50% περίπου καταλήγουν να πληρούν τα κριτήρια της ψυχογενούς βουλιμίας7. Θετικοί προγνωστικοί δείκτες θεωρούνται η μικρή ηλικία έναρξης και το βραχύ ιστορικό, ενώ επιβαρυντικοί είναι το μακροχρόνιο ιστορικό, η πολύ σοβαρή απώλεια βάρους και η παρουσία κρίσεων υπερφαγίας με εμέτους.
Η ΨΑ συνοδεύεται από υψηλά ποσοστά θνητότητας, εμφανίζοντας το υψηλότερο ποσοστό μεταξύ των ψυχιατρικών διαταραχών. Το ποσοστό θανάτων υπολογίζεται στο 5-6% για κάθε δεκαετία μετά από την εγκατάσταση της νόσου. Οι περισσότεροι από τους θανάτους είναι αποτέλεσμα των ιατρικών επιπλοκών ή οφείλονται σε αυτοκτονία6,7,10.
Η ΨΒ έχει ηλικία έναρξης λίγο μεγαλύτερη, αλλά αρχίζει και αυτή συνήθως με περιορισμό και επιλογή των τροφών. Μάλιστα στο 1/4 περίπου των περιπτώσεων στην αρχική περίοδο για κάποιο χρονικό διάστημα πληρούνται τα κριτήρια για διάγνωση ψυχογενούς ανορεξίας. Καθώς όμως εμφανίζονται τα υπερφαγικά επεισόδια το βάρος αυξάνεται κάπως πλησιάζοντας τα φυσιολογικά επίπεδα. Η νόσος διαδράμει χρονίως, με μέσο όρο διάρκειας της νόσου πριν από την πρώτη θεραπευτική αναζήτηση 5 έτη, ενώ 5-10 χρόνια αργότερα το 1/3-1/2 των ασθενών συνεχίζουν να έχουν συμπτωματολογία, αν και χωρίς ίσως να πληρούν τα κριτήρια για την τυπική μορφή7. Θετικοί προγνωστικοί δείκτες δεν έχουν προκύψει με σαφήνεια από σχετικές μελέτες, ενώ αρνητικοί έχουν αναφερθεί η παιδική παχυσαρκία, η πολύ χαμηλή αυτοεκτίμηση και η συνύπαρξη διαταραχής προσωπικότητας. Πάντως η θνητότητα της ΨΒ είναι πολύ μικρότερη από της ΨΑ και οφείλεται συχνότερα σε αυτοκτονία.
Ιατρικές επιπλοκές
Οι ιατρικές επιπλοκές της ΨΑ σχετίζονται κυρίως με τον υποσιτισμό, αν και στον υπερφαγικό/καθαρκτικό τύπο προστίθενται και επιπλοκές σχετιζόμενες με την καθαρκτική συμπεριφορά και είναι ίδιες με τις εμφανιζόμενες στην ΨΒ6,10,18.
Οι συχνότερες επιπλοκές του υποσιτισμού είναι:
Καχεξία: Εξαφάνιση του λίπους, απώλεια μυϊκής μάζας, μειωμένος θυρεοειδικός μεταβολισμός, δυσανεξία στο κρύο, δυσκολίες στην διατήρηση θερμοκρασίας του σώματος (ακροκυάνωση, χίμετλα)
Καρδιαγγειακές: Υπόταση, βραδυκαρδία, ατροφία μυοκαρδίου, καρδιακές αρρυθμίες, έκτακτες συστολές κολπικές ή κοιλιακές, κοιλιακή ταχυκαρδία, ανακοπή (αιφνίδιος θάνατος)
Γαστρεντερικές: Μείωση γαστρικής και εντερικής κινητικότητας, δυσπεψία, φούσκωμα, επιγαστρικά άλγη, επίμονη δυσκοιλιότητα.
Μεταβολικές: Υπογλυκαιμία, σιδηροπενία, υποκαλιαιμία, έλλειψη Ca, P, Zn, Mg, υποπρωτεϊναιμία, υπερχοληστεριναιμία.
Ενδοκρινικές: Μείωση του ρυθμού έκκρισης γοναδοτροπινών, προεφηβικό σχήμα έκκρισης LH και FSH, αμηνόρροια, μείωση των ενεργών κλασμάτων θυρεοειδικών ορμονών, αύξηση των επιπέδων κορτιζόλης, μείωση επιπέδων λεπτίνης.
Αιματολογικές: Αναιμία, λευκοπενία, θρομβοκυτοπενία.
Δερματολογικές: Υπέρχρωση από υπερκαρωτιναιμία, υπερτρίχωση τύπου lanugo, οιδήματα στάσεως.
Νευροψυχιατρικές: Ανωμαλίες γεύσεως, διαταραχές προσοχής-συγκέντρωσης, ήπιες διαταραχές γνωστικών λειτουργιών. Δυσθυμία, ευερεθιστότητα, αϋπνία. Σε σοβαρές περιπτώσεις: ευρήματα εγκεφαλικής ατροφίας με διεύρυνση υπαραχνοειδών χώρων και κοιλιών.
Μυοσκελετικές: Μείωση της οστικής μάζας, αναστολή της καθ΄ ύψος ανάπτυξης (σε νεαρά έφηβα κορίτσια). Οστεοπόρωση, αυτόματα κατάγματα, μείωση του ύψους.
Οι συχνότερες ιατρικές επιπλοκές που σχετίζονται με την καθαρκτική συμπεριφορά είναι:
Μεταβολικές: Υποκαλιαιμία, υπονατριαιμία, υποχλωραιμική αλκάλωση, υπομαγνησαιμία, σπάνια υπερφωσφαταιμία.
Καρδιολογικές: Παράταση του QT, αρρυθμίες, ανακοπή.
Γαστρεντερικές: Διόγκωση σιελογόνων αδένων, ιδιαίτερα των παρωτίδων, αύξηση της αμυλάσης. Οισοφαγίτιδα, γαστροοισοφαγική παλινδρόμηση, διάβρωση οισοφάγου-στομάχου (κίνδυνος ρήξης). Δυσκοιλιότητα (κυρίως λόγω κατάχρησης υπακτικών).
Οδοντικές: Διάβρωση της αδαμαντίνης (ιδιαίτερα των κοπτήρων), τερηδόνα.
Νευροψυχιατρικές: Ήπιες μυοπάθειες, ευκοπωσία και αδυναμία, ήπιες γνωστικές διαταραχές, κρίσεις σπασμών (σε μεγάλες μεταβολές υδατικής-ηλεκτρολυτικής ισορροπίας).
Νεφρολογικές: Η χρόνια υποκαλιαιμία, ιδίως αν συνυπάρχει κατάχρηση διουρητικών, μπορεί να οδηγήσει σε νεφροπάθεια ή και χρόνια νεφρική ανεπάρκεια.
Αιτιοπαθογένεια, παράγοντες κινδύνου
Η αιτιολογία των ΔΠΤ, όπως και των υπολοίπων συμπεριφορικών συνδρόμων, θεωρείται πολυδιαστατική και πολυπαραγοντική, με πολλές πτυχές της αιτιοπαθογένειας να παραμένουν μέχρι σήμερα σκοτεινές ή αβέβαιες, παρά την πλούσια ερευνητική βιβλιογραφία για το θέμα. Η πολυδιαστατικότητα υπαγορεύει πως σημαντικό ρόλο για την γένεση των διαταραχών παίζουν εξίσου γενετικοί και περιβαλλοντικοί παράγοντες, εφόσον στην εκδήλωση της συμπεριφοράς διαμορφωτικό ρόλο παίζουν διαδικασίες συγκερασμού βιολογικών, ψυχολογικών και κοινωνικοπολιτισμικών παραμέτρων. Για να εμφανισθεί και να παραμείνει διατηρούμενη μακροχρόνια μια διαταραγμένη συμπεριφορά, εξαρτάται από την επίδραση παραγόντων κινδύνου που θα ενεργοποιήσουν την έκφραση της ευαλωτότητας (προδιάθεση) ενός ατόμου, όπως επίσης και από την δράση άλλων συνθηκών που θα λειτουργήσουν προστατευτικά και διορθωτικά.
Στην περίπτωση των ΔΠΤ οι ερευνητικές προσπάθειες έχουν οδηγήσει σε ένα κατάλογο με πάνω από 30 παραμέτρους14 που προτείνονται ως πιθανοί παράγοντες κινδύνου για την ανάπτυξη και την ανατροφοδότηση/διαιώνιση των διαταραχών12,13. Περιλαμβάνονται βιολογικοί, οικογενειακοί, αναπτυξιακοί, ψυχολογικοί και κοινωνικοί παράγοντες, που έχουν βρεθεί διαταραγμένοι ή αποκλίνοντες σε πληθυσμούς ασθενών με ΔΠΤ. Ωστόσο προκύπτει το ερώτημα αν η δράση αυτών των παραγόντων προηγήθηκε της έναρξης της ΔΠΤ, επομένως πράγματι αποτελούν προδιαθεσικό παράγοντα, ή αν αποτελούν συνοδές εκδηλώσεις της ΔΠΤ. Μπορεί τέλος να προκύπτουν ως αποτέλεσμα και είναι πιθανόν να παίζουν ρόλο στην διατήρηση της διαταραχής14. Το πρόβλημα αυτό αφορά τόσο μερικούς από τους οικογενειακούς και ψυχοκοινωνικούς παράγοντες, όσο και ορισμένους από τους βιολογικούς, ιδίως όσους αφορούν ενδοκρινικά και νευροβιολογικά ευρήματα.
Μια σχηματική απεικόνιση του τρόπου με τον οποίο μπορούμε να προσεγγίσουμε την σύνθεση επιβαρυντικών παραγόντων στην παθογένεση της ΨΑ παρουσιάζεται στο σχήμα που ακολουθεί (Σχήμα 1)13.
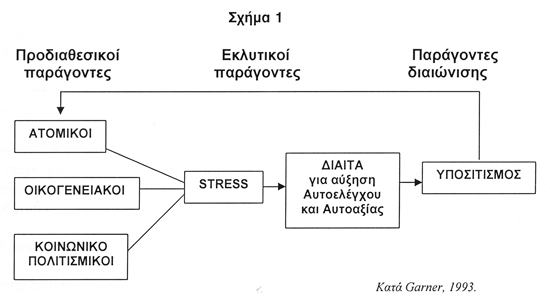
Γενετικοί παράγοντες
Από τις μελέτες διδύμων και οικογενειών με μέλη πάσχοντα από ΔΠΤ έχει υπολογισθεί ότι η κληρονομησιμότητα στην ΨΑ είναι υψηλή υπερβαίνοντας το 50%, ενώ για την ΨΒ εμφανίζεται να κυμαίνεται στο 30-50%7. Έχει επίσης βρεθεί ότι στις οικογένειες ανορεκτικών η πιθανότητα να πάσχουν συγγενείς 1ου και 2ου βαθμού από συναισθηματική διαταραχή είναι τριπλάσια, ενώ στους συγγενείς βουλιμικών είναι αυξημένη η επικράτηση συναισθηματικών διαταραχών, αλκοολισμού και κατάχρησης ουσιών. Επιπλέον έχουν βρεθεί ενδείξεις αυξημένης συνάθροισης μελών με ψυχαναγκαστικά και τελειοθηρικά χαρακτηριστικά στη προσωπικότητα σε οικογένειες ανορεκτικών15. Οι μελέτες μοριακής γενετικής που γίνονται τα τελευταία έτη όλο και πιο εντατικά, έχουν επικεντρωθεί σε πολυμορφισμούς των γονιδίων που σχετίζονται με την σεροτονίνη, εξαιτίας του ρόλου που παίζει αυτό το νευροδιαβιβαστικό σύστημα στην ρύθμιση της λήψης τροφής και του συναισθήματος. Τα ενθαρρυντικά αποτελέσματα που έδειξαν σχέση της ΨΑ με το αλλήλιο 1438/Α του γονιδίου 5-ΗΤ2Α υποδοχέα της σεροτονίνης16, δεν έχουν ακόμα επιβεβαιωθεί καθώς μεταγενέστερες μελέτες έδωσαν αντικρουόμενα αποτελέσματα.
Οικογενειακοί παράγοντες
Η παχυσαρκία των γονέων φαίνεται να είναι προδιαθεσικός παράγων για την εμφάνιση ΔΠΤ, ιδιαίτερα για ΨΒ14. Το ίδιο και η παρουσία ψυχοπαθολογίας, ιδιαίτερα αν οι γονείς πάσχουν από διαταραχή πρόσληψης τροφής από συναισθηματικές διαταραχές ή αλκοολισμό. Έχουν επίσης ενοχοποιηθεί παράγοντες προβληματικής οικογενειακής επικοινωνίας ή δυσλειτουργίας του οικογενειακού συστήματος12. Μάλιστα ορισμένα από τα σκέλη των θεραπευτικών παρεμβάσεων που εφαρμόζονται στην αντιμετώπιση κυρίως της ΨΑ, αλλά και της ΨΒ, ιδιαίτερα σε εφήβους, στηρίζονται στις απόψεις ότι τέτοιου είδους παράγοντες ανατροφοδοτούν και διαιωνίζουν την διαταραχή.
Αναπτυξιακοί παράγοντες και αρνητικές εμπειρίες ζωής
Σε αυτούς κατατάσσονται αρνητικές συνθήκες που έχουν διαπιστωθεί αναδρομικά στο ιστορικό των ασθενών και θεωρηθούνται ότι έχουν διαμορφώσει την σχέση του παιδιού με το φαγητό, την ψυχολογία του και τους τρόπους χειρισμού των αρνητικών συναισθημάτων, την αυτοεκτίμησή του και την σχέση με το σώμα του, καθιστώντας το ευαίσθητο ως προς το σχήμα και την σημασία του, ευοδώνοντας την διαιτητική συμπεριφορά7.
Σε αυτές περιλαμβάνονται προβλήματα στην γονεϊκή ανατροφή, όπως η πτωχή σωματική επικοινωνία, οι υψηλές απαιτήσεις εκ μέρους των γονέων, η ασυμφωνία μεταξύ των γονέων και η αποφυγή της λύσης των συγκρούσεων μεταξύ τους, η παραμέληση και η κακοποίηση14. Επίσης, προβλήματα κατά την εγκυμοσύνη της μητέρας, επιπλοκές περιγεννητικές, προβλήματα κατά την διατροφή του βρέφους και του νηπίου, παχυσαρκία ή υψηλό BMI στην προεφηβική-εφηβική ηλικία, κριτικά σχόλια για τον τρόπο διατροφής, το σχήμα ή το σώμα του κοριτσιού καθώς και η σεξουαλική κακοποίηση14.
Ψυχολογικοί παράγοντες-Προσωπικότητα
Κοινά ψυχολογικά χαρακτηριστικά που διαπιστώνονται παρόντα στις κλινικές περιπτώσεις των ΔΠΤ είναι η χαμηλή αυτοεκτίμηση και η τελειοθηρία, η τελευταία με ιδιαίτερη έμφαση στην ΨΑ. Συχνά, πριν από την εκδήλωση της διαταραχής διατροφής, προηγείται κάποιο περιστατικό το οποίο η ασθενής βιώνει ως πρόκληση στην ήδη χαμηλή της αυτοεκτίμηση7,12. Έχει διαπιστωθεί ότι σε κάποιες περιπτώσεις αυτό μπορεί να είναι η πρώιμη ενήβωση.
Επίσης συχνά προϋπάρχουν της εμφάνισης της διαταραχής άγχος ή και αγχώδης διαταραχή (ψυχαναγκαστικού τύπου συνήθως στην ΨΑ, κοινωνική φοβία συνήθως στην ΨΒ). Τέλος συχνά εμφανίζεται παράλληλη νοσηρότητα με Κατάθλιψη, Αγχώδεις Διαταραχές και Ιδεοψυχαναγκαστική Διαταραχή (ιδίως στην ΨΑ περιοριστικού τύπου) και Διαταραχές Ελέγχου των Παρορμήσεων (π.χ. κλεπτομανία) και Κατάχρηση Ουσιών (π.χ. Αλκοολισμός) κυρίως στην ΨΒ. Οι συχνότερα διαπιστούμενες διαταραχές προσωπικότητας στις ασθενείς με ΨΑ (περιοριστική) είναι η Αγχώδης/Αποφευκτική, η Ψυχαναγκαστική και η Ναρκισσιστική, ενώ στις ασθενείς με ΨΒ η Οριακή, η Οιστριονική και η Ναρκισσιστική6,10.
Διάφορες ψυχολογικές θεωρίες έχουν προταθεί με σκοπό να προσπαθήσουν να συνθέσουν τα δεδομένα για την ανάπτυξη και την διατήρηση των ΔΠΤ. Οι κυριαρχούσες σήμερα, με βάση τις επιτυχίες στον θεραπευτικό τομέα, κυρίως ως προς την βουλιμία, προέρχονται από την Γνωσιακή-Συμπεριφορική Σχολή17. Σύμφωνα με αυτή, προτείνεται ότι ο περιορισμός της πρόσληψης τροφής που χαρακτηρίζει την έναρξη της διαταραχής έχει δυο κύριες αφετηρίες οι οποίες μπορεί και να λειτουργούν παράλληλα. Η πρώτη είναι η ανάγκη να αισθανθούν οι ασθενείς ότι έχουν έλεγχο στην ζωή τους και αυτή η ανάγκη κρυσταλλώνεται σε έλεγχο πάνω στον τρόπο διατροφής τους. Η δεύτερη πηγή είναι η υπερβολική αξία που προσδίδουν στο σχήμα και το βάρος του σώματος, ιδιαίτερα εκείνες που είναι ήδη ευαισθητοποιημένες με την εξωτερική τους εμφάνιση. Και στις δυο περιπτώσεις η επιτυχία του στόχου με τον περιορισμό της διατροφής λειτουργεί ως εξαιρετικός ενισχυτής της συμπεριφοράς εφόσον βελτιώνει την αίσθηση αυτοαξίας και την αυτοεκτίμηση. Στην συνέχεια άλλες ψυχολογικές διαδικασίες αρχίζουν να επιδρούν με αποτέλεσμα την διαιώνιση της διαταραχής. Περιλαμβάνονται εδώ η κοινωνική απόσυρση, το γεγονός ότι ο αυστηρός και δύσκαμπτος περιορισμός της διατροφής πυροδοτεί κρίσεις υπερφαγίας οι οποίες με την σειρά τους αυξάνουν την ανησυχία για το σχήμα και το βάρος του σώματος, αλλά και την αίσθηση απώλειας του ελέγχου7,17.
ΒΙΒΛΙΟΓΡΑΦΙΑ